שחזור שד לאחר כריתה (אונקופלסטיקה)
סרטן השד מהווה את אחת ממחלות הסרטן הכי נפוצות בישראל. אחת מתשע נשים בארץ לוקות בסרטן שד וחלקן עוברות כריתת שד חלקית או מלאה כחלק מהטיפול במחלה. שחזורי השד הראשונים החלו בתחילת שנות ה-80 של המאה ה- 20. עד אז היה נהוג לבצע כריתת שד רדיקאלית, כשהרופאים מתרכזים בהצלת חיי האישה.
מאז, השיפור בטכניקות הכירורגיות, המאפשרות להגיע לתוצאה אסתטית טובה יותר עם תחלואה משנית נמוכה יותר , הגילוי המוקדם יותר של המחלה, והמחקרים הרבים שהוכיחו ששחזור שד אינו פוגע באפשרויות הטיפול בממאירות ויעיליתן או מעכב גילוי עתידי, גרמו לכך שיותר נשים שעוברות כריתת שד בוחרות לבצע שחזור שד (אונקופלסטיקה). ביחד עם ניתוח הכריתה. מעבר לכך, הוכח ששחזור שד אינו ניתוח קוסמטי בלבד, אלא שהוא מאפשר שיקום טוב יותר של האישה, משפר את יכולת ההתמודדות הנפשית, את דימוי הגוף ואת התפקוד הסוציאלי.
לרוב, הצוות המחליט על היקף הניתוח יושב גם כירורג פלסטי שיסביר לך אודות שיטת השיחזור, אם תרצי בכך, תקבלי הסבר מלא אודות אפשרויות השחזור השונות המתאימות לך.
שחזור שד מיידי או מאוחר?
תזמון שחזור השד, בשילוב עם כריתת השד או בשלב מאוחר יותר, תלוי במספר גורמים וביניהם חומרת המחלה, תכנית הטיפולית המשלימה, המלצת כירורג השד והאונקולוג
וכמובן רצונה של המטופלת.
במרבית המטופלות מתאפשר שחזור שד מיידי, והוא איננו פוגע במעקב ובטפול בהמשך.
היתרון בשחזור מיידי הוא שניתן לשמר עודפי עור מהשד שנכרת לצורך השחזור, פעולה שבאמצעותה משיגים מראה אסתטי טוב יותר מאשר בשחזור מאוחר. בשיטה זו המטופלת עוברת את תהליך הכריתה והשחזור במסגרת ניתוח אחד (אונקופלסטיקה), דבר המאריך את משך הניתוח בהתאם לשיטת השחזור המבוצעת, אך לרוב מוריד את כמות הניתוחים העתידיים הצפויים.
כריתה משמרת פיטמה ועטרה?
שיטה זו אינה מתאימה לכל אישה, והאפשרות לבצע אותה נקבעת ע"י כירורג השד והכירורג הפלסטי ותלויה במגוון גורמים, ביניהם מיקום, גודל ואופי הגידול בשד ובמבנה השד.
בשיטה זו הגישה לשד נעשית דרך חתך בקפל החת שדי, סביב העטרה או בחלקו הצידי של השד . יתרונה של שיטה זו הוא שימור מבני השד הטבעיים, המאפשר הגעה לתוצאה אסתטית טובה.
במידה והשימוש בגישה זו לא מתאפשר, תבוצע כריתה של הפיטמה והעטרה בצורת כישור, ותתקבל לרוב צלקת רוחבית בשד.
טכניקות ניתוחיות:
הניתוחים לשחזור שד מבוצעים בהרדמה כללית.
הניתוח מבוצע בו זמנית על ידי כירורג כללי המבצע את הכריתה וכירורג פלסטי המבצע את השחזור.
שחזור שד לאחר כריתה חלקית של השד
כריתה חלקית של השד Lumpectomy)) וטיפול קרינתי משלים הפך לטיפול המקובל בסרטן שד בשלב מוקדם. ברוב הכריתות החלקיות של השד אין פגיעה משמעותית במראה האסתטי של השד. במקרים בהם הכריתה החלקית כוללת יותר מ- 20% מהנפח הכולל של השד, או במקרים בהם השד המנותח הוא יחסית קטן, הכריתה עלולה לגרום לעיוות של השד ולסטייה של הפטמה ממקומה הטבעי, שמוחמרים לרוב לאחר הטיפול הקרינתי.
בחלק מהמקרים, בהתאם לסוג הממאירות, מיקומה, גודלה ומבנה השד, ניתן לבצע שחזור אונקופלסטי מיידי. מטרת השחזור האונקופלסטי היא טיפול בעיוות וחסר הרקמה הנגרם. זאת ניתן להשיג ע"י ארגון מחדש של רקמת השד (הרמה/ הקטנה) והתאמת השד השני או העברה רקמה מאזור אחר בגוף (מתלה שריר הגב-הלטיסמוס/ מתלי דופן הבטן / מתלים אחרים).
עיצוב או שחזור שד בשלבים מאוחרים יותר, במיוחד לאחר הטיפול הקרינתי (שתמיד מלווה כריתה חלקית), הוא קשה ומורכב יותר, בשל הרקמה הצלקתית והמוקרנת של השד, מה שמעלה את שכיחות הסיבוכים ומקשה לקבל תוצאה אסתטית מיטבית.
שחזור שד לאחר כריתה מלאה של השד
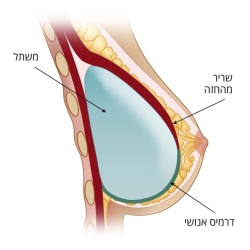
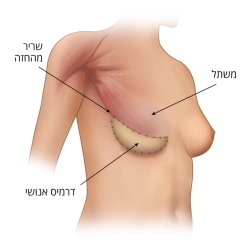
שחזור באמצעות משתל / מרחיב רקמות
בזמן הניתוח כירורג השד כורת את רקמת השד ומשאיר את מעטפת העור של השד. מטרת השחזור המיידי באמצעות משתל היא להחליף את הנפח שהוסר במשתל סיליקון בגודל ובצורה המתאימים למבנה המטופלת ולשד השני. בשלב ההכנה לניתוח, ולעיתים אף בהתאם לממצאים הניתוחיים, יוחלט בין 2 שיטות לשחזור באמצעות משתל: השמת המשתל מתחת לשריר החזה (pectoralis) וכיסויו בעזרת השריר ובהתאם לצורך יריעה ביולוגית- (ADM) או יריעה סינטטית , או השמת המשתל מעל השריר וכיסויו בעזרת יריעת האלודרם.
היריעה הביולוגית (Acellular Dermal Matrix - ADM) מבוססת על רקמה אנושית, העוברת תהליך עיבוד וניקוי של התאים, כך שהיא מכילה את כל מרכיבי העור הביולוגיים, ללא גורמים העלולים לגרום לדחייתה על ידי הגוף. בחלק מהמקרים עושים שימוש ביריעה על מנת לאפשר תמיכה במשתל ועיצוב של השד. עם הזמן רקמות הגוף מתחברות ליריעה והיא משתלבת ומעבה את השכבה התת עורית.
לעיתים קיים חסר של מעטפת עור שתכיל בתוכה את נפח המשתל הרצוי עקב צורך בכריתת חלק מהעור במהלך הניתוח. במצבים אלה נהוג בשלב ראשון להחדיר מתחת לשריר בית החזה מרחיב רקמות. מרחיב זה הוא למעשה בלון הניתן לניפוח דרך שסתום, ותפקידו למתוח את המעטפת העורית. לאחר השתלתו, המטופלת עוברת סדרה של ניפוחים אחת ל2-3 שבועות במסגרת מרפאתית, ע"י הזרקה של תמיסת מי-מלח דרך העור לתוך השסתום. ככל שהנפח עולה, כך העור שמעל נמתח ויוצר כיס הולך וגדל. כאשר מושג נפח מספק, המטופלת עוברת ניתוח שני בו מוצא המותחן ובמקומו מוכנס משתל סיליקון קבוע.
שחזור מסוג זה נפוץ ביותר. יתרונותיו העיקריים הם שמדובר בניתוח פשוט יותר וקצר, תהליך ההחלמה קצר והתוצאות הקוסמטיות לרוב טובות. חסרונותיו העיקריים נעוצים בכך שנעשה שימוש במשתל, שהוא חומר זר, אשר עלול לגרום לזיהום או לתגובת הצטלקות והקשחה בלתי רצויות של הרקמות סביבו (התקשות קופסית), בייחוד בנשים שעוברות טיפול בהקרנות. כמו כן קיים סיכון לקרע או דליפה של המשתל שיחייבו החלפתו. מעבר לכך כאשר מבוצע שימוש במרחיב רקמה, סדרת הניפוחים מתפרסת על תקופה של מספר חודשים ויש צורך בניתוח נוסף להחלפה למשתל קבוע.
שחזור שד באמצעות רקמות עצמוניות של המטופלת- שחזור אוטולוגי
בחירת השחזור העצמוני תלויה בתכונות גופה וברצונה של המטופלת. בחלק מהשחזורים יש צורך בהוספת משתל סיליקון לרקמה העצמונית לצורך הגדלת הנפח של השד.
במקרים המתאימים, התוצאה האסתטית של ניתוחים אלה לרוב טובה יותר, בדרך כלל בשל השימוש ברקמות טבעיות, בעלות מרקם ומראה טבעי. השד המתקבל מרגיש ונראה טבעי יותר משד המשוחזר באמצעות משתל בלבדו, וגם הסימטריה המתקבלת בין השדיים פחות מופרת עם השנים מאשר בשחזור עם משתל. יתרון נוסף בשימוש ברקמה עצמונית, ללא משתל, הוא בכך שמדובר בשחזור שאינו נוטה לפתח זיהום או התקשויות של הרקמה סביבו ואינו דורש החלפה. השחזור העצמוני יעיל בשחזור של רקמות מוקרנות או מזוהמות. מנגד, החסרונות של השחזור באמצעות רקמות עצמוניות הוא בכך שמדובר בניתוחים ארוכים יותר, לעיתים משך ההחלמה ממושך יותר, כרוך בצלקות באזורים שמהם נלקחו הרקמות ולעיתים רחוקות אף בהפרעה תפקודית של האזור ממנו נלקחה הרקמה.
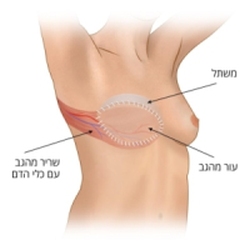
שימוש בשריר הגב- latissimus עם/בלי משתל עם/ בלי הזרקת שומן
במצבים בהם אין אפשרות להשתמש במשתל בלבד, וכשאין די עור ניתן לבצע שחזור בעזרת שריר הגב (לטיסימוס דורזי) ביחד עם העור שמעליו. זאת לרוב בשילוב עם משתל סיליקון שמוכנס מתחת לשריר. לרוב נטילת השריר אינה גורמת לפגיעה תפקודית משמעותית ומאפשרת שחזור בשלב אחד.
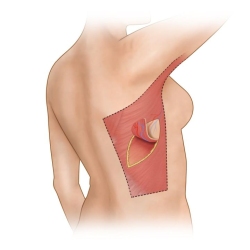
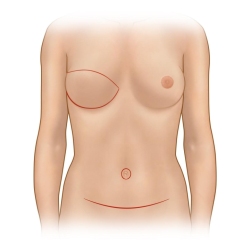
שימוש ברקמות דופן הבטן התחתונה
בחלק מהנשים הסובלות מעודפי עור ושומן בשיפולי הבטן התחתונה, ניתן להשתמש בעודפים אלו על מנת לשחזר את השד. מבחינת הבטן, התוצאה תהיה דומה לניתוח מתיחת בטן עם צלקת רוחבית בקו התחתון.
בשיטת DIEP מנתקים את עור הבטן התחתונה עם השומן תחתיו וכלי הדם המזינים אותם ממקומם הטבעי , ומחברים אותם בעזרת מיקרוסקופ ניתוחי לכלי דם בדופן בית החזה בטכניקה מיקרוכירורגית, ולאחר מכן מעצבים את השד המשוחזר בהתאם לשד הבריא.
בשיטת TRAM העור והשומן מועברים מדופן הבטן דרך תעלה תת עורית אל איזור השד ביחד עם שריר אחד משרירי הבטן הישרים (rectus) שמעביר דרכו את כלי הדם הנחוצים לרקמה. החסרון הבולט בשיטה זו הוא התכנות להופעת חולשה של דופן הבטן.
היתרון בניתוחים אלה שניתן להגיע לשחזור של שד גדול, אין צורך בהוספת משתל סיליקון והתוצאה הקוסמטית וטבעיות השד המשוחזר לרוב טובה יותר. החסרון הוא בהמשך הניתוח הארוך, משך אשפוז והחלמה ארוכים יותר.
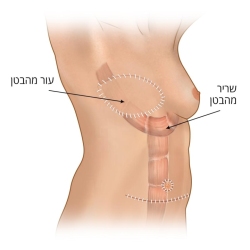
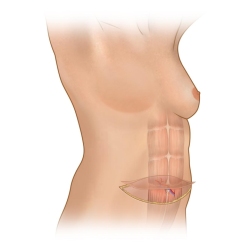
שימוש בעור ושומן מהעכוז (IGAP, SGAP)
ניתן להעביר עור ושומן מהישבן, בדרך כלל מחלקו העליון לשם שיחזור השד. גם כאן, מבודדים ומנתקים את כלי הדם המזינים את העור ואת השומן שמועבר, ובעזרת מיקרוסקופ ניתוחי מחברים את כלי הדם לכלי הדם בדופן בית החזה בטכניקה מיקרוכירורגית.
האם צפוי אשפוז לאחר הניתוח?
לאחר הניתוח צפוי אשפוז במחלקה לכירורגיה פלסטית במשך 2-7 ימים כתלות בסוג הניתוח במידה ואין סיבוכים. במהלך האשפוז יבוצע מעקב אחר אזור הניתוח, מעקב אחר ההפרשות הנקז (צינורית המושארת במיטת הניתוח ותפקידה לאפשר יציאת הפרשות מאזור הניתוח) ובהתאם לצורך טיפולים נוספים כגון החלפת חבישות, טיפולי פיזיוטרפיה, בדיקות דם ועוד בהתאם לסוג הניתוח שבוצע.
מהו משך ההחלמה הצפוי מאונקופלסטיקה?
במקרה של מהלך תקין לאחר הניתוח, תקופה ההחלמה אורכת בין 6 ל-8 שבועות, כתלות בסוג השחזור המבוצע. במהלך תקופה זו תהיה במעקב של המרפאה לכירורגיה פלסטית. ב- 6 השבועות הראשונים לאחר ניתוח אונקופלסטיקה מומלץ להמנע מפעילות גופנית מאומצת ולהתייעץ עם הרופא המנתח טרם החזרה לפעילות גופנית. יש לזכור כי החלמה מלאה של אזורי הניתוח אורכת תקופה ממושכת יותר, באותה תקופה תתכן הפרעה בתחושת אזורי הניתוח, אי נוחות ובחלק מהמטופלות אף הגבלה תפקודית מסויימת, ולעיתים יהיה צורך בטיפולי פיזיוטרפיה.
אילו סיכונים קיימים לאחר הניתוח?
השיפור בטכניקות הניתוחיות והניסיון בביצוע ניתוחים אלה הביא להפחתת אחוזי הסיבוכים, אך עדיין כמו בכל ניתוח יכולים להווצר קשיים וסיבוכים, האופייניים לשחזור והשכיחים ביניהם הם:
זיהום
סיבוך זה עלול לקרות לאחר כל ניתוח, ולרב ניתן להתגבר באמצעות טפול אנטיביוטי מתאים. אולם, זיהום של המשתל העמיד לטפול עלול לגרום להרחקתו מהגוף, והמשך השחזור יהיה לאחר כחצי שנה.
נמק של מתלי עור השד
בזמן ניתוח כריתת השד הכירורג מנסה להסיר את רקמת השד במלואה. בשלב זה עלולה להגרם פגיעה באספקת הדם לעור השד שנותר מה שיביא בהמשך לנמק של העור, ואף לאובדן השחזור, בעקר אם הוא מבוסס על משתל סיליקון.
הצטברות נוזלים(סרומה) או דם (המטומה) במיטת הניתוח
כדי למנוע הצטברות נוזלים, דם או פלסמה, לאחר הניתוח, משאירים בזמן הניתוח צינורית המיועדת לניקוז הנוזלים (נקז). לרוב הצינורית מושארת עד לירידה בכמות ההפרשה בין מספר ימים לאחר הניתוח עד ל-3 שבועות לאחריו. למרות זאת, עלולים להצטבר נוזלים באתר הניתוח, אשר אם הינם בכמות קטנה יספגו באופן עצמוני, אך אם מדובר בהצטברות נוזלים נרחבת יותר לעיתים יהיה צורך בניקוזם במסגרת מרפאתית.
נמק של מתלה עצמוני- אוטולוגי
השחזור באמצעות מתלה אוטולוגי נחשב לשחזור אמין מאוד עם אחוזי הצלחה גבוהים ביותר. עם זאת, יתכן סיבוך של הפרעה בזרימת הדם למתלה מסיבות שונות, כגון קריש בכלי הדם המספק, לחץ חיצוני על כלי הדם ועוד. לאור זאת מטופלות שעוברות את השחזור מנוטרות בצורה קפדנית, ובמידה וקיים חשד להפרעה בזרימת הדם למתלה יתכן צורך בניתוח נוסף לחידוש אספקת הדם, אשר לרוב מצליח. הסיבוך הינו נדיר, בשכיחות של 1-5%, ולרוב הטיפול מאפשר חידוש של זרימת הדם ללא פגיעה במתלה.
התקשות קופסית (קפסולה)
בשחזור שד עם משתל, הגוף מגיב למשתל ויוצר רקמה צלקתית סביב המשתל- קופסית. במשך הזמן, הקופסית יכולה להתכווץ ולגרום לשינוי בצורת השד ולעיתים כאב מקומי. תופעה זו שכיחה יותר בנשים שעברו טיפולים בהקרנות. ניתן לנסות לעכב תופעה זו ע"י טיפול תרופתי נוגד דלקת או עיסוי חיצוני. במידה והתופעה מתקדמת וגורמת לחוסר נוחות יהיה צורך בטיפול כירורגי לחיתוך פנימי של הקופסית או הוצאה.
דלף של המשתל
לעיתים רחוקות מתרחש דלף מהמשתל, ולרוב שנים שנים רבות לאחר הניתוח. הדלף יכול לנבוע בעיקר מבלאי של המשתל, טראומה או סיבה אחרת. לעיתים הדלף לא ילווה בתסמינים, ולעיתים ילווה בשינוי בצורת השד, אי נוחות וכאבים. במקרה כזה יהיה צורך באבחון, בד"כ באמצעות בדיקת MRI, ובניתוח להחלפת המשתל.
הפרעה תפקודית באזור תורם מתלה עצמוני
באזור תורם המתלה העצמוני לשחזור תוותר צלקת. בנטילת מתלה בטן תוותר צלקת רוחבית בחלק התחתון של הבטן, ובנטילת מתלה מהגב תוותר צלקת רוחבית/ אלכסונית באזור הגב, אשר לרוב תוכל להיות מוסתרת בקו החזיה או השמלה. לאחר תקופה ההחלמה הראשונית, רוב הנשים לא יסבלו מקושי או בהפרעה בתפקוד באזור תורם המתלה.
בנטילת מתלה מהבטן בשיטת TRAM (הכולל חלק מהשריר) תתכן באחוז קטן מהמטופלות חולשה בדופן הבטן .
בנטילת מתלה שריר הגב Latissmus- אחוז קטן מהמטופלות עלולות לסבול מקושי והפרעה קלה בתפקוד הכתף, אשר לרוב תשתפר לאחר ביצוע פיזיוטרפיה.
האם ניתן לשחזר פטמה ועטרה?
לרוב ניתן לשחזר צורת פטמה ועטרה בשד המשוחזר. במרבית המקרים יש להמתין לפחות 6 חודשים לאחר השחזור על מנת לאפשר החלמה של השד המשוחזר וקבלת צורה סופית.
קיימות מספר דרכים כירורוגיות לשחזור פטמה, כולל שימוש במתלי עור מקומיים מהשד המשוחזר, נטילת חלק מהפטמה בשד הבריא והשתלתה או נטילת עור ממקום אחר בגוף והשתלתו.
קיימת גם אפשרות לשימוש בפטמות סיליקון אשר אותן ניתן להדביק על השד המשוחזר כפתרון קבוע או זמני.
שחזור העטרה מבוצע לרוב ע"י ביצוע קעקוע רפואי (מיקרו-פיגמנטציה).
כיצד ניתן לתרום להצלחת הניתוח?
חשוב מאוד להפקיד על הנחיות המנתחים לקראת הניתוח.
יש חשיבות רבה לאיזון מחלות הרקע וגורמי הסיכון באופן מייטבי, ובראשם הפסקת עישון 6 שבועות לפני הניתוח, שהוכח כמעלה את שעור הסיבוכים.
האם שחזור שד הוא ניתוח אחד?
שחזור שד הינו בד"כ חלק מסדרת ניתוחים שמטרתם להגיע לתוצאה המיטבית האפשרית ולסימטריה טובה עם השד הבריא. מספר הניתוחים משתנה בין שיטות השחזור השונות ובין המטופלות ותלוי במכלול גורמים. דוגמאות לניתוחים נוספים, לאחר ניתוח השחזור הראשוני, שיתכן צורך לבצעם:
- ניתוח תיקון אסימטריה של השד הבריא – ע"י ביצוע הקטנה, הרמה או הגדלה של השד הבריא
- ניתוח תיקון שד משוחזר- ע"י כריתת עודף עור ורקמה, הזרקת שומן, תיקון גבולות השד ועוד
- ניתוח תיקון אזור תורם- בהתאם לצורך במידה וקיימים עודפי רקמה, צלקת לא תקינה
- שחזור פטמה
- ניתוח לטיפול באחד הסיבוכים שעלולים להתרחש, כפי שפורט, בשד המשוחזר
נכתב ע"י פרופ' יהודה אולמן וד"ר אורי דואק